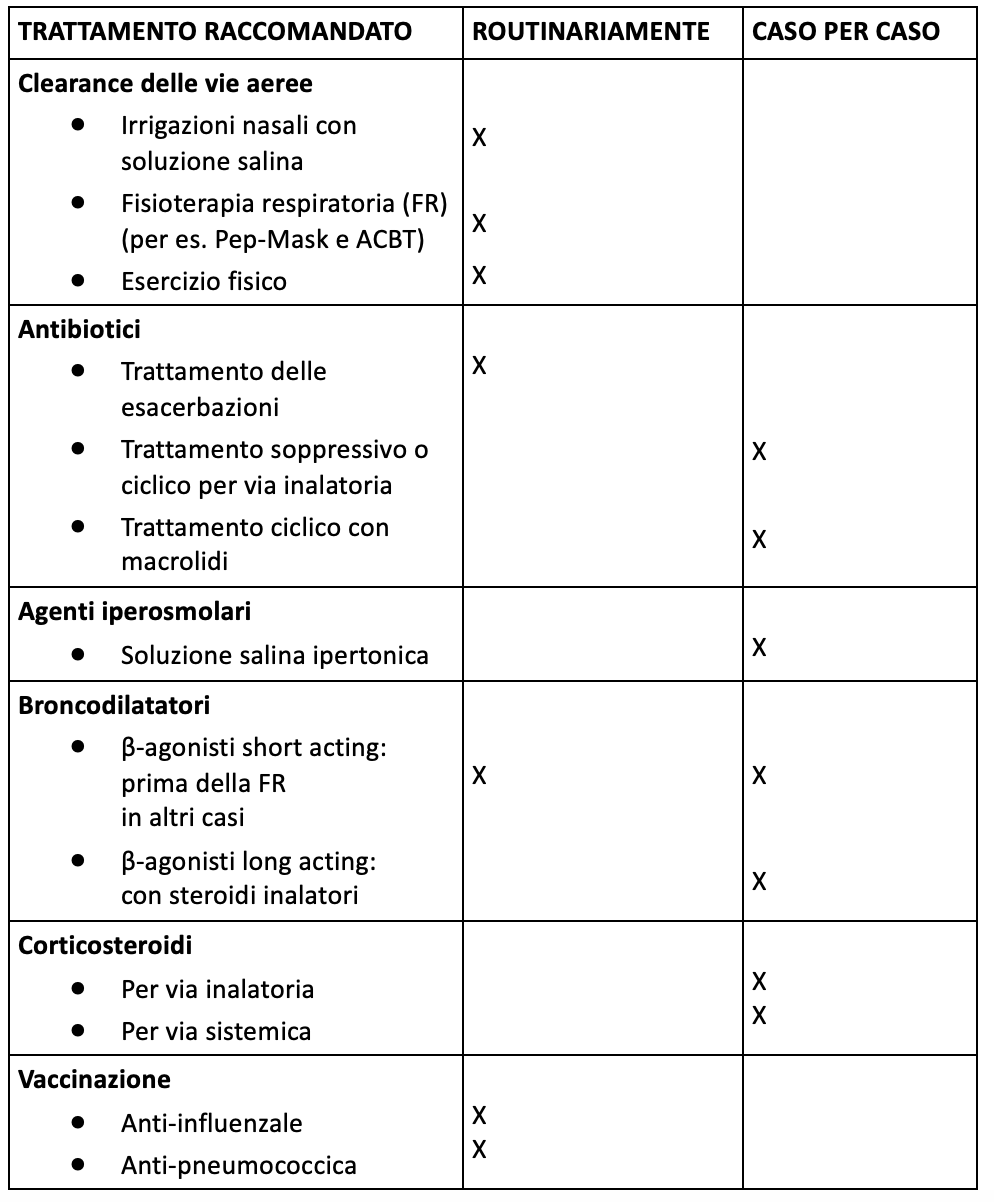
A QUALI ESAMI VIENE SOTTOPOSTO IL PAZIENTE PRESSO LA NOSTRA STRUTTURA DURANTE IL FOLLOW-UP CLINICO
La malattia respiratoria nella DCP è irreversibile e altamente invalidante essendo caratterizzata da infezioni recidivanti a carico delle alte e basse vie respiratorie con coinvolgimento del parenchima polmonare e sviluppo di esiti, con progressivo deterioramento della funzione respiratoria fino alla insufficienza respiratoria cronica. Tra gli esiti segnaliamo in particolare lo sviluppo abituale e progressivo di bronchiectasie (a partire dal lobo medio e dai lobi inferiori) insieme ad aree di fibrosi. Poiché le bronchiectasie sono dilatazioni permanenti a carico delle pareti bronchiali, che hanno perso la loro capacità di sostegno, queste ospitano, come dimostra la TC del torace, abbondanti secrezioni mucose (soprattutto in corrispondenza delle dilatazioni bronchiali più declivi) entro cui si moltiplicano i germi. Le infezioni, insieme alla perdita di elasticità delle pareti bronchiali, fanno sì che si abbiano ripercussioni sulla funzione respiratoria di tipo ostruttivo con sviluppo di air-trapping / enfisema (visibili alla TC del torace ed evidenziati dall’incremento significativo del Volume Residuo e dell’Indice di Motley all’esame pletismografico) con progressivo decadimento funzionale e conseguente ridotta tolleranza allo sforzo, che si traduce nello sviluppo di una incapacità a sostenere carichi di lavoro anche modesti. In certi casi la presenza di fibrosi può, invece, essere responsabile di una compromissione della funzione respiratoria di tipo restrittivo che tende ad associarsi all’impegno ostruttivo determinando quadri di compromissione mista (restrittivo ed ostruttivo). Particolare importanza nel determinare il peggioramento della funzione respiratoria e quindi nell’influenzare il decorso e la prognosi della malattia assume l’infezione soprattutto se sostenuta da Pseudomonas aeruginosa (specialmente il tipo mucoide) che dando luogo a colonizzazioni croniche è determinante per il progressivo deterioramento della funzione respiratoria con ridotta tolleranza allo sforzo, per la diffusione delle bronchiectasie e per il peggioramento dello stato nutrizionale. Rilevanti sono, inoltre, le infezioni da Staphylococcus aureus e da Haemophilus influenzae (il più frequentemente isolato), ma possono essere trovati anche Stenotrophomonas maltophilia e germi emergenti come i micobatteri atipici, probabilmente per la presenza di condizioni favorenti il loro sviluppo. A livello del distretto aereo superiore si ha un interessamento infiammatorio cronico rino-sinusale con sviluppo di pansinusite cronica (dimostrabile con la TC), poliposi e infezioni a carico dell’orecchio spesso responsabili di ipoacusia / sordità.

- Lucas JS, et al. Clinical care of children with primary ciliary dyskinesia. Expert Rev Respir Med. 2017;11:779-90.
- Barbato A, et al. Primary ciliary dyskinesia: a consensus statement on diagnostic and treatment approaches in children. Eur Respir J. 2009;34:1264-76.
- Shah A, et al. A longitudinal study characterising a large adult primary ciliary dyskinesia population. Eur Respir J. 2016;48:441-50.
- Pifferi M, et al. Evaluation of pulmonary disease using static lung volumes in primary ciliary dyskinesia. Thorax. 2012;67:993-9.
TERAPIA ADOTTATA
Fino ad oggi non sono disponibili trattamenti specifici in grado di correggere la disfunzione ciliare che è alla base delle manifestazioni presenti nella DCP, per cui l’intervento terapeutico deve principalmente mirare alla rimozione delle secrezioni e al trattamento delle infezioni. Inoltre, non esistendo studi randomizzati controllati sul trattamento dei bambini affetti da DCP, molti interventi, condivisi in Consensus di esperti internazionali, vengono estrapolati dalla terapia utilizzata nella Fibrosi Cistica, alla quale la DCP assomiglia per le conseguenze del ristagno di secrezioni mucose, sebbene non ne condivida la fisiopatologia. Tali terapie devono essere adattate alla condizione clinica del singolo paziente e rivalutate, tramite un approccio multidisciplinare, ad ogni controllo.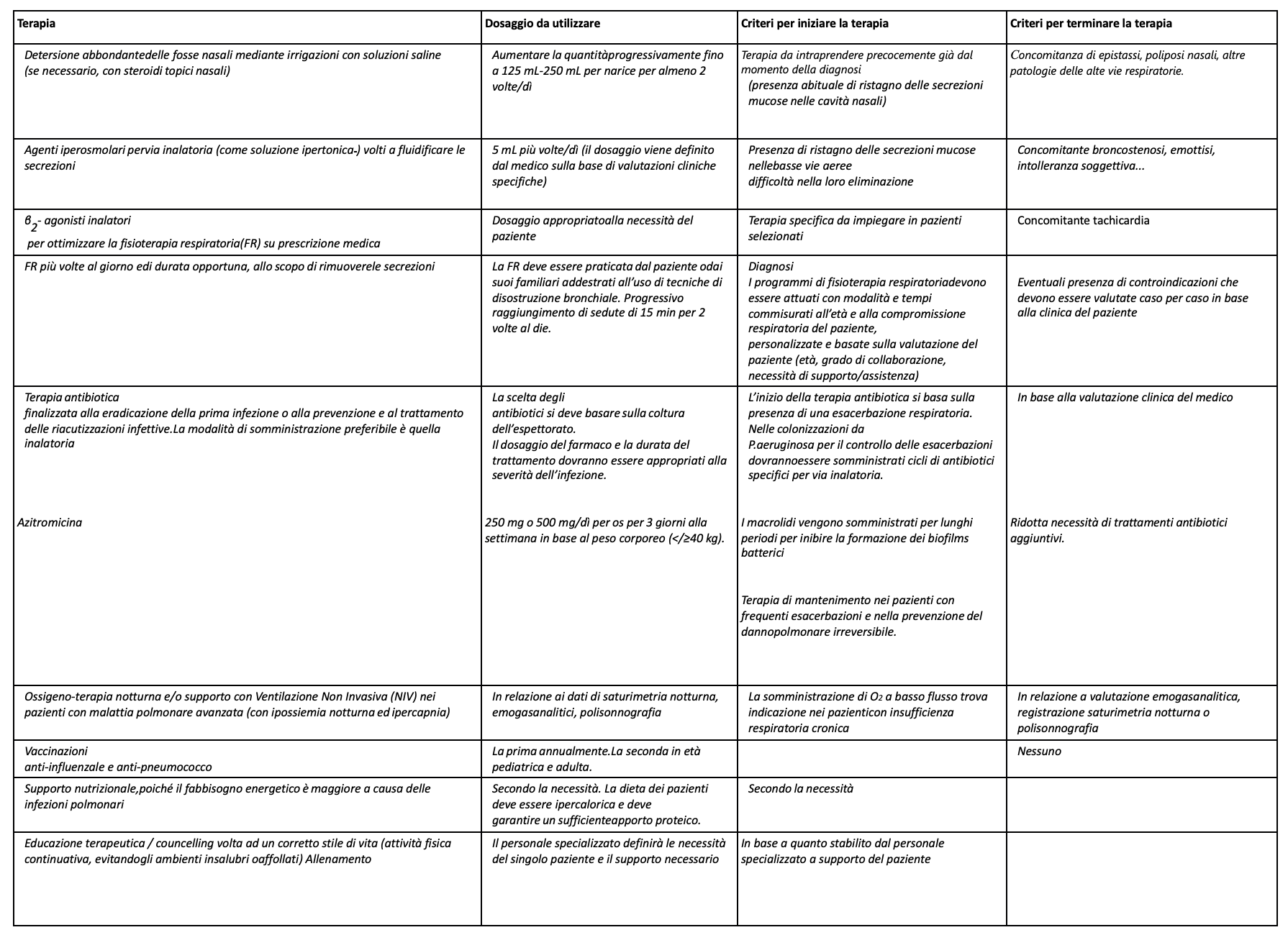
- Barbato A, et al. Primary ciliary dyskinesia: a consensus statement on diagnostic and treatment approaches in children. Eur Respir J. 2009;34:1264-76.
- Shapiro AJ, et al; Genetic Disorders of Mucociliary Clearance Consortium. Diagnosis, monitoring, and treatment of primary ciliary dyskinesia: PCD foundation consensus recommendations based on state of the art review. Pediatr Pulmonol. 2016;51:115-32.
- Polineni D, et al. Treatment recommendations in Primary Ciliary Dyskinesia. Paediatr Respir Rev. 2016;18:39-45.
- Lucas JS, et al. Clinical care of children with primary ciliary dyskinesia. Expert Rev Respir Med. 2017;11:779-90.
- Kobbernagel HE, et al. Efficacy and safety of azithromycin maintenance therapy in primary ciliary dyskinesia (BESTCILIA): a multicentre, double-blind, randomised, placebo-controlled phase 3 trial. Lancet Respir Med. 2020;8:493-505.
ALGORITMO TERAPEUTICO ADOTTATO PRESSO LA NOSTRA STRUTTURA